Apnea del sueño y fibrilación auricular
Por Alejandra Folgarait

Los trastornos del sueño se asocian cada vez más con las enfermedades cardiovasculares. En este contexto, el tratamiento de la apnea obstructiva del sueño puede resultar clave para disminuir la morbimortalidad de la hipertensión arterial, la insuficiencia cardíaca y las arritmias. Según una revisión sistemática de estudios que acaba de publicar el Journal of the American College of Cardiology, la utilización de dispositivos de presión aérea positiva continua (conocidos por la sigla CPAP) puede reducir un 42% el riesgo de recurrencia de la fibrilación auricular, tanto en personas que han recibido fármacos antiarrítmicos como en quienes fueron tratados mediante una ablación por catéter.
El nuevo meta-análisis, llevado a cabo por investigadores de la Universidad de New York, incluyó a 1.087 pacientes involucrados en siete estudios prospectivos de cohorte. El uso de dispositivos CPAP –básicamente, una mascarilla conectada a un generador de aire presurizado que se emplea toda la noche para mantener las vías aéreas abiertas- se asoció con menos episodios de FA en los pacientes tratados.
“Es un meta-análisis necesario. Sus resultados son muy importantes en cuanto al beneficio de tratar la apnea del sueño en pacientes con fibrilación auricular”, evalúa Carlos Labadet, ex director del Consejo de Arritmias de la SAC.
Pausas peligrosas
En la apnea del sueño se producen detenciones de la respiración que van desde los segundos al minuto o más. Son pausas que se pueden presentar 5 a 50 veces por hora, e incluso más. Cuando las vías respiratorias se bloquean durante el sueño (apnea obstructiva), no entra suficiente aire a los pulmones y puede disminuir la concentración de oxígeno en la sangre. Los síntomas característicos de este trastorno son los ronquidos, las pausas respiratorias observadas por acompañantes, el sueño intranquilo y el exceso de sueño durante el día. Las apneas del sueño afectan al 2- 4% de la población mundial y su prevalencia aumenta con la edad.
“Hay que diferenciar las apneas que se producen durante el sueño del síndrome de apnea obstructiva del sueño, el cual se asocia con manifestaciones clínicas como la somnolencia diurna”, aclara Daniel Pérez Chada, Jefe de Neumonología y del Laboratorio del Sueño del Hospital Austral. “La apnea obstructiva tiene consecuencias inmediatas (somnolencia, irritabilidad, pérdida de memoria, riesgo de accidentes vehiculares y domésticos) y consecuencias a largo plazo sobre el aparato cardiovascular (hipertensión arterial, fibrilación auricular, muerte súbita, infarto de miocardio y ACV)”, agrega el experto.
La prevalencia del síndrome de apnea obstructiva es del 50% en pacientes con hipertensión arterial; 25% en insuficiencia cardíaca congestiva; 30% en pacientes con síndrome coronario agudo: y 60% en stroke.
Además, la apnea obstructiva del sueño es más frecuente en los pacientes con fibrilación auricular (FA) que en los enfermos cardíacos generales (49% vs 32%), según un estudio prospectivo de la Clínica Mayo. El trabajo, publicado en 2004, mostró que la asociación entre FA y apnea obstructiva del sueño es significativa (OR 2,19; 95% CI 1.40 a 3.42, P=0.0006). “Aproximadamente la mitad de los pacientes con FA tienen riesgo de apnea obstructiva”, señalaron los expertos liderados por el cardiólogo Virend Somers.
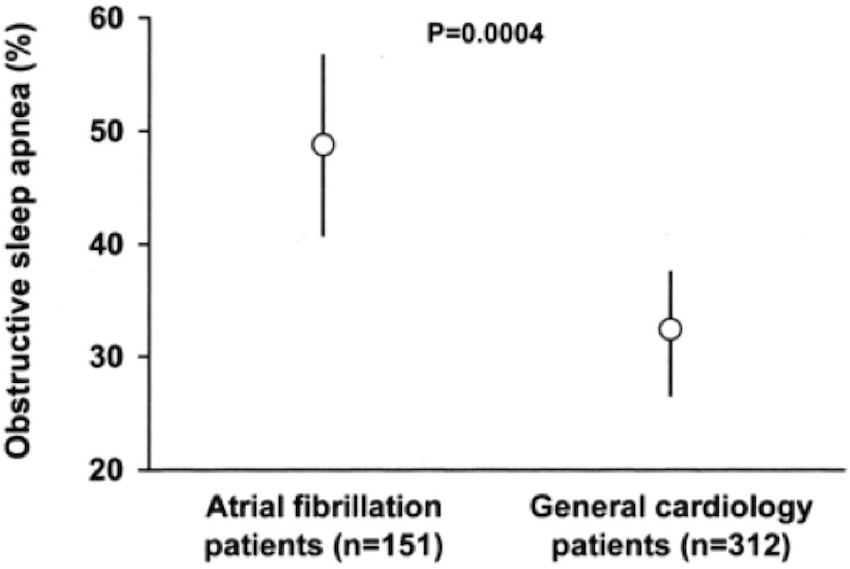
Proporción de pacientes con apnea obstructiva del sueño (OSA). La prevalencia de OSA es mayor en pacientes con fibrilación atrial que en los pacientes cardíacos generales (49% vs 32%). Fuente: Circulation 2004; 110: 364-367.
La relación de la apnea del sueño con la fibrilación auricular es particularmente importante, ya que la FA está aumentando en todo el mundo. Se estima que, debido al envejecimiento poblacional y el incremento de enfermedades asociadas (hipertensión, diabetes, obesidad), los casos de fibrilación auricular podrían duplicarse en el próximo medio siglo.
Además, los pacientes con apnea del sueño y FA que son tratados por medio de ablación con catéter tienen entre 25 y 31% más de riesgo de recurrencia de FA que los que no tienen este trastorno, según mostró un reciente meta-análisis. ¿A qué se debe esto? “La ablación apunta a aislar los focos de arritmia en las venas pulmonares. En cambio, la apnea del sueño se vincularía con focos de extrasístoles por fuera de las venas pulmonares. Por eso, el tratamiento de la apnea con CPAP podría mejorar la fibrilación auricular en pacientes que han recibido ablación”, explica Labadet.
Varios ensayos clínicos mostraron en el pasado que los CPAP no sólo evitan los ronquidos y disminuyen la somnolencia durante el día, sino que también ayudan a controlar la hipertensión y mejoran la calidad de vida de los pacientes.
Diagnóstico y adherencia
“Los cardiólogos deberían acostumbrarse a buscar apnea del sueño en los pacientes”, enfatiza Labadet. “Pero hay que tener en cuenta que los estudios polisomnográficos para diagnosticarla sólo se realizan en centros especializados y que el uso de las mascarillas CPAP no les resulta cómodo a algunos pacientes, por lo que la adherencia no es muy alta”, advierte el electrofisiólogo del Hospital Argerich y del Cemic.
Por su parte, Pérez Chada informa que el diagnóstico hoy no sólo se hace por medio de un interrogatorio, examen físico y un estudio de polisomnografía en laboratorios especializados sino también por medio de pequeños equipos domiciliarios, polígrafos que detectan frecuencia cardíaca, oxigenación, esfuerzo toraco-abdominal y flujo respiratorio.
En cuanto al tratamiento con CPAP, Pérez Chada dice que “aún con todas sus limitaciones de confort, es el más eficiente en apneas moderadas y severas”. El especialista en sueño del Hospital Austral subraya que “la adherencia del paciente depende del tiempo que dedica el médico a explicarle los beneficios, de los síntomas del paciente y del tipo de máscara utilizada”.
“La tecnología para el screening hogareño de la apnea del sueño debería ser accesible y volverse tan rutinaria como la medida de la presión arterial y el nivel de glucosa en los diabéticos”, reclama Larry Chinitz, profesor de Electrofisiología en la Universidad de New York y autor principal de la revisión publicada en JACC.
En el futuro, probablemente se podrá monitorear la apnea del sueño a distancia y se desarrollarán tratamientos más cómodos que las CPAP. Por ahora, según Labadet, el tratamiento de la apnea del sueño puede convertirse en un complemento muy útil para grupos seleccionados de pacientes con fibrilación auricular.
Como sea, la apnea del sueño tiene un lugar creciente en las preocupaciones médicas. Un reciente estudio neurológico concluyó que este frecuente trastorno del sueño puede asociarse con el leve deterioro cognitivo asociado a la edad y con la enfermedad de Alzheimer. La buena noticia es que el uso de CPAP podría ser tan beneficioso en estos casos neurológicos como lo es ya en los pacientes tratados por fibrilación auricular.



